มะเร็งลำไส้ใหญ่เป็นหนึ่งในมะเร็งที่พบได้บ่อยในผู้ใหญ่ทั่วโลก การตรวจคัดกรองมะเร็งลำไส้ใหญ่เป็นสิ่งสำคัญที่ช่วยป้องกันการเกิดโรคมะเร็งลำไส้ใหญ่ เพราะมะเร็งลำ ไส้ใหญ่มักก่อตัวจาก ติ่งเนื้อลำไส้ (adenomatous polyp) ก่อนที่จะกลายเป็นมะเร็ง การตรวจพบ ติ่งเนื้อลำไส้ (adenomatous polyp) และตัดออกตั้งแต่ในระยะแรก จะสามารถป้องกันการเกิดมะเร็งลำไส้ใหญ่ได้ นอกจากนี้หากตรวจพบเร็วและได้รับการรักษาที่เหมาะสมตั้งแต่การเป็นมะเร็งลำไส้ระยะแรก ๆ ทำให้การรักษามีประสิทธิภาพและมีโอกาสรอดชีวิตสูงขึ้น ซึ่งวิธีการตรวจคัดกรองมะเร็งลำไส้ใหญ่มีอยู่หลายวิธี
หากนึกถึงการตรวจคัดกรองมะเร็งลำไส้ใหญ่ หลายคนก็ต้องนึกถึงการส่องกล้องทางเดินอาหาร (Colonoscopy) คือการเอากล้อง Colonoscopy ส่องเข้าไปในทางทวารหนัก เป็นวิธีการที่แม่นยำที่สุดซึ่งสามารถจะมองเห็นโดยตรง และหากพบความผิดปกติแพทย์ก็สามารถเอาตัดชิ้นเนื้อออกมาตรวจได้ เช่นวิธีการตรวจที่แนะนำให้ทำในผู้ป่วยทุกราย โดยเฉพาะกลุ่มเสี่ยงสูงเช่น มีประวัตคนในครอบครัวเป็นมะเร็งลไส้หรือติ่งเนื้อลำไส้ เคยมีติ่งเนื้อลำไส้ หรือโรคลำไส้อักเสบบางอย่าง แต่ในกลุ่มเสี่ยงทำไป หากทีข้อจำกัดในการส่องกล้อง สามารถเลือกวิธีการตรวจชนิดอื่นได้
เพราะฉะนั้นบทความนี้เราจะมาพูดถึงวิธีตรวจคัดกรองมะเร็งลำไส้ใหญ่โดยไม่ส่องกล้องทางเดินอาหาร ซึ่งสามารถทำได้หลายวิธี และระดับความแม่นยำที่แตกต่างกันไป มาดูกันว่ามีวิธีใดบ้าง และวิธีไหนที่ดีที่สุดสำหรับคุณ
สารบัญ
1.การตรวจ DNA ใน อุจจาระ (Stool DNA methylation for colorectal cancer screening)
เป็นการตรวจหายีน SDC2 จากตัวอย่างอุจาระของคนไข้ซึ่งมีความเกี่ยวข้องกับความเสี่ยงที่อาจจะเป็นสาเหตุก่อให้เกิดมะเร็งลำไส้ (colorectal cancer นำตัวอย่างอุจจาระไปสกัดดีเอ็นเอที่ปนอยู่ในตัวอย่าง แล้วตรวจด้วยวิธี DNA methylation เพื่อดูค่า Ct จากการเพิ่มปริมาณดีเอ็นเอ
ซึ่งหากพบว่าค่าอยู่ในช่วง positive หมายความได้ว่า ตัวอย่างดังกล่าวตรวจพบยีนที่เกี่ยวข้องกับมะเร็งลำไส้มากกว่าประชากรปกติทั่วไป แนะนำให้เข้ารับการส่องกล้อง (colonoscopy) เพื่อยืนยันและตรวจสอบระยะของโรค แต่หากพบค่าอยู่ในช่วง negative หมายถึงมีความเสี่ยงในการเป็นมะเร็งลำไส้ไม่ต่างจากประชากรทั่วไป แนะนำให้ดูแลสุขภาพและทำการทดสอบซ้ำอีกครั้งทุก 3 ปี
หนึ่งในวิธีการตรวจคัดกรองที่ได้รับความนิยมมากขึ้นในปัจจุบันคือการตรวจ DNA Methylation ในอุจจาระ (Stool DNA Methylation Test) ซึ่งเป็นวิธีที่สามารถตรวจพบความผิดปกติของ DNA ที่สัมพันธ์กับการเกิดมะเร็งลำไส้ใหญ่ในระยะเริ่มต้น
การตรวจ DNA Methylation ในอุจจาระคืออะไร?
การตรวจ DNA Methylation ในอุจจาระเป็นการตรวจหาการเปลี่ยนแปลงในสารพันธุกรรม (DNA) ที่เกิดขึ้นในเซลล์มะเร็งลำไส้ใหญ่หรือเซลล์ที่มีแนวโน้มจะกลายเป็นมะเร็ง การเปลี่ยนแปลงเหล่านี้มักจะเกิดขึ้นในรูปแบบของการเติมหมู่เมทิล (Methyl Group) บน DNA ซึ่งเรียกว่า DNA Methylation กระบวนการนี้สามารถทำให้เซลล์ที่ผิดปกติเติบโตและแพร่กระจายอย่างรวดเร็วมากขึ้น
การตรวจ DNA Methylation ในอุจจาระเป็นวิธีการที่ไม่เสี่ยงอันตรายต่อร่างกาย สามารถทำได้ง่าย ๆ ที่บ้าน ตัวอย่างอุจจาระจะถูกเก็บและส่งไปยังห้องปฏิบัติการเพื่อตรวจหาความผิดปกติของ DNA ที่เกี่ยวข้องกับมะเร็งลำไส้ใหญ่ โดยกระบวนการตรวจจะมีขั้นตอนดังนี้
- เก็บตัวอย่างอุจจาระ: ผู้ป่วยจะได้รับชุดเก็บตัวอย่างอุจจาระที่สามารถทำได้เองที่บ้าน โดยไม่จำเป็นต้องเตรียมตัวพิเศษใด ๆ ก่อนการเก็บตัวอย่าง
- การส่งตัวอย่าง: ตัวอย่างอุจจาระจะถูกส่งไปยังห้องปฏิบัติการในการตรวจ DNA Methylation
- การวิเคราะห์ DNA: ในห้องปฏิบัติการ DNA ในตัวอย่างอุจจาระจะถูกสกัดและตรวจสอบหาการเติมหมู่เมทิลที่ผิดปกติในตำแหน่งที่เชื่อมโยงกับมะเร็งลำไส้ใหญ่
- การรายงานผล: ผลการตรวจจะแจ้งให้ผู้ป่วยทราบภายในระยะเวลาที่กำหนด หากพบความผิดปกติ แพทย์จะให้คำแนะนำเกี่ยวกับการตรวจเพิ่มเติมหรือการรักษาต่อไป

ข้อดีของการตรวจ DNA Methylation ในอุจจาระ
- ไม่เสี่ยงอันตรายและสะดวก การตรวจนี้เป็นการตรวจที่ไม่รุกล้ำร่างกายและสามารถทำได้เองที่บ้าน ซึ่งเป็นทางเลือกที่ดีสำหรับผู้ที่ไม่สะดวกหรือไม่ต้องการทำการส่องกล้อง (Colonoscopy)
- ตรวจพบความผิดปกติในระยะแรก การตรวจ DNA Methylation มีความไวสูงกว่าการตรวจเลือดแฝงในอุจจาระในการตรวจพบมะเร็งลำไส้ใหญ่และเซลล์ที่มีความเสี่ยงในการกลายเป็นมะเร็งในระยะแรก ๆ
- เหมาะสำหรับการคัดกรอง เป็นวิธีที่สามารถใช้ในการคัดกรองมะเร็งลำไส้ใหญ่ในกลุ่มประชากรทั่วไปหรือผู้ที่มีความเสี่ยงปานกลาง
ข้อจำกัดของการตรวจ DNA Methylation ในอุจจาระ
- ความแม่นยำ แม้ว่าการตรวจ DNA Methylation จะมีความไวสูง แต่ก็ยังมีโอกาสที่จะเกิดผลบวกลวง (False Positive) หรือผลลบลวง (False Negative) ได้ ดังนั้น หากผลการตรวจเป็นบวก จำเป็นต้องมีการตรวจเพิ่มเติม เช่น การส่องกล้องลำไส้ใหญ่ เพื่อยืนยันผล
- ไม่สามารถตรวจพบติ่งเนื้อขนาดเล็กได้ทั้งหมด การตรวจนี้อาจไม่สามารถตรวจพบติ่งเนื้อหรือความผิดปกติที่มีขนาดเล็กมาก ๆ ได้ ซึ่งอาจจำเป็นต้องใช้วิธีการอื่น ๆ ร่วมด้วยในการตรวจคัดกรองที่ครอบคลุมมากขึ้น
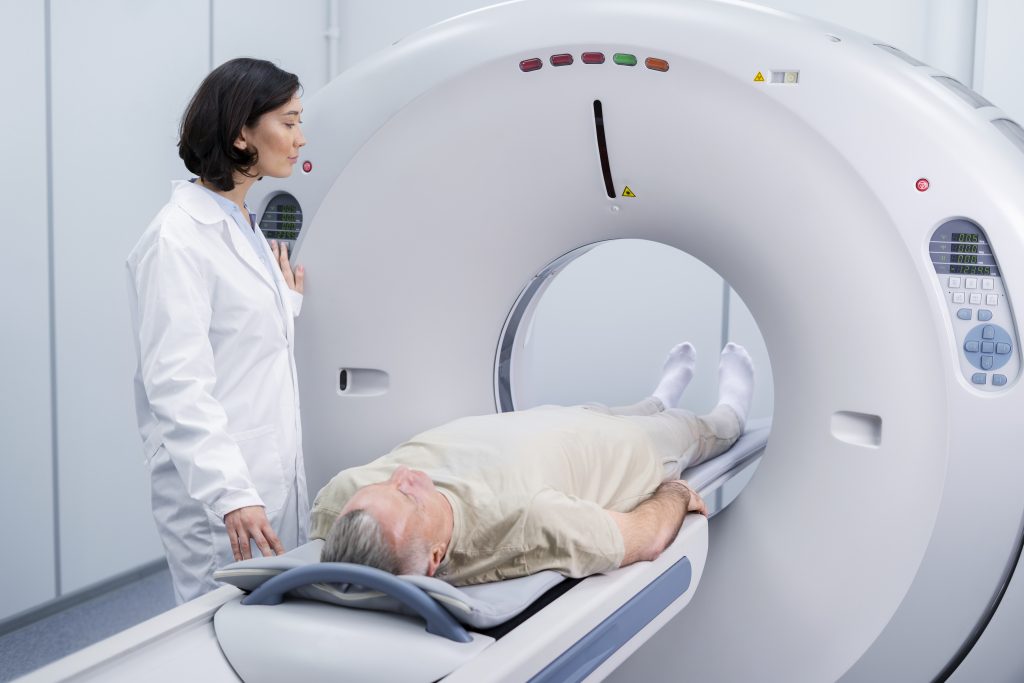
2.ตรวจลำไส้ใหญ่ด้วยเครื่องเอกซเรย์คอมพิวเตอร์ หรือ CT Colonoscopy (Virtual Colonoscopy)
โดยปกติแล้วการส่องกล้องลำไส้ใหญ่ (Colonoscopy) ถือเป็นมาตรฐานในการตรวจคัดกรอง แต่สำหรับผู้ที่ไม่สะดวกหรือไม่ต้องการทำการส่องกล้องโดยตรง การตรวจลำไส้ใหญ่ด้วยเครื่องเอกซเรย์คอมพิวเตอร์ หรือที่เรียกว่า CT Colonoscopy (Virtual Colonoscopy) ก็เป็นอีกทางเลือกหนึ่งที่มีประสิทธิภาพ
CT Colonoscopy คืออะไร?
CT Colonoscopy หรือ Virtual Colonoscopy เป็นการตรวจลำไส้ใหญ่ด้วยการใช้เครื่องเอกซเรย์คอมพิวเตอร์ (CT Scan) เพื่อสร้างภาพสามมิติของลำไส้ใหญ่และทวารหนัก แพทย์สามารถใช้ภาพเหล่านี้เพื่อตรวจหาความผิดปกติ เช่น ติ่งเนื้อ (โพลิป) หรือมะเร็ง โดยไม่ต้องใส่ท่อส่องกล้องเข้าไปในลำไส้ใหญ่จริง
กระบวนการตรวจ CT Colonoscopy
การตรวจ CT Colonoscopy มีขั้นตอนที่คล้ายคลึงกับการส่องกล้องลำไส้ใหญ่แบบทั่วไป แต่ไม่ต้องมีการอุปกรณ์ส่องกล้องเข้าไปในร่างกายจริง ๆ ซึ่งกระบวนการจะมีดังนี้:
- การเตรียมตัว: ผู้ป่วยต้องทำความสะอาดลำไส้ใหญ่ด้วยยาระบายก่อนการตรวจ เพื่อล้างของเสียและอุจจาระออกจากลำไส้ใหญ่ ทำให้การตรวจเห็นภาพได้ชัดเจนขึ้น บางครั้งอาจต้องดื่มน้ำยาเปรียบเทียบพิเศษ เพื่อให้เห็นลำไส้ใหญ่ได้ชัดเจนในภาพ CT Scan
- ขั้นตอนการตรวจ: ผู้ป่วยจะนอนหงายบนเตียงตรวจ จากนั้นท่อขนาดเล็กจะถูกใส่เข้าไปในทวารหนักเพื่อใส่อากาศหรือน้ำเข้าไปในลำไส้ใหญ่ ทำให้ลำไส้ขยายตัวและเห็นภาพได้ชัดเจนขึ้น เครื่อง CT จะทำการสแกนลำไส้ใหญ่และสร้างภาพสามมิติของลำไส้ ภาพเหล่านี้จะแสดงให้เห็นโครงสร้างภายในลำไส้ใหญ่และสิ่งผิดปกติที่อาจมีอยู่
- การวิเคราะห์ผล: แพทย์จะวิเคราะห์ภาพจาก CT Scan เพื่อดูว่ามีความผิดปกติ เช่น ติ่งเนื้อ หรือสัญญาณของมะเร็งลำไส้ใหญ่หรือไม่ หากพบสิ่งผิดปกติ อาจต้องมีการตรวจเพิ่มเติมด้วยการส่องกล้องลำไส้ใหญ่เพื่อตัดชิ้นเนื้อหรือทำการรักษา
ข้อดีของ CT Colonoscopy
- ไม่เสี่ยงต่อการเกิดอันตราย: CT Colonoscopy ไม่ต้องมีการสอดใส่กล้องเข้าไปในร่างกาย ทำให้ผู้ป่วยรู้สึกสบายมากขึ้น และมีความเสี่ยงน้อยกว่าการส่องกล้องลำไส้ใหญ่แบบทั่วไป
- รวดเร็วและสะดวก: กระบวนการตรวจใช้เวลาน้อยกว่า และผู้ป่วยสามารถกลับไปทำกิจกรรมตามปกติได้เร็วกว่า
- ภาพที่ชัดเจน: CT Scan สามารถสร้างภาพสามมิติที่ชัดเจนของลำไส้ใหญ่ ซึ่งช่วยให้แพทย์สามารถตรวจพบความผิดปกติได้อย่างแม่นยำ
- แม่นยำ: ความแม่นยำ ในการตรวจหาติ่งเนื้อลำไส้ขนาด 10 มม. ขึ้นไป เทียบเท่าได้กับการตรวจด้วยการส่องกล้อง
ข้อจำกัดของ CT Colonoscopy
- ไม่สามารถทำการรักษาได้ทันที: หากพบความผิดปกติ เช่น ติ่งเนื้อ แพทย์ไม่สามารถตัดชิ้นเนื้อออกหรือทำการรักษาได้ในขั้นตอนนี้ จำเป็นต้องทำการส่องกล้องลำไส้ใหญ่แบบทั่วไปเพิ่มเติม
- การเตรียมตัวที่ยังคงมีความซับซ้อน: แม้ว่าการตรวจจะไม่รุกล้ำ ต้องสอดใส่กล้องเข้าไปในร่างกายลดความเสี่ยงเรื่องอันตรายและภาวะแทรกซ้อนแต่ผู้ป่วยยังคงต้องทำการเตรียมลำไส้ใหญ่ให้สะอาดด้วยยาระบาย ซึ่งอาจไม่สะดวกสบายสำหรับบางคน
- โอกาสในการตรวจพบที่ต่ำกว่าส่องกล้อง: CT Colonoscopy อาจมีความแม่นยำน้อยกว่าการส่องกล้องในการตรวจพบติ่งเนื้อหรือมะเร็งขนาดเล็ก โดยเฉพาะในบริเวณที่ยากต่อการมองเห็น
CT Colonoscopy เหมาะกับใคร?
CT Colonoscopy เป็นทางเลือกที่ดีสำหรับผู้ที่มีความเสี่ยงปานกลางต่อมะเร็งลำไส้ใหญ่ และไม่สามารถหรือไม่ต้องการทำการส่องกล้องลำไส้ใหญ่แบบปกติ เช่น ผู้ที่มีโรคประจำตัวที่ทำให้การส่องกล้องมีความเสี่ยงสูง หรือผู้ที่เคยมีประสบการณ์ที่ไม่ดีในการส่องกล้องลำไส้ใหญ่
3.การตรวจโรคมะเร็งลำไส้ใหญ่จากการตรวจค่า CEA ในเลือด
หนึ่งในวิธีที่แพทย์ใช้ในการตรวจสอบและติดตามมะเร็งลำไส้ใหญ่คือการตรวจค่า Carcinoembryonic Antigen (CEA) ซึ่งเป็นสารที่สามารถพบได้ในเลือดของผู้ป่วยที่มีมะเร็งลำไส้ใหญ่
CEA คืออะไร?
- CEA (Carcinoembryonic Antigen) เป็นโปรตีนที่พบในเนื้อเยื่อของตัวอ่อนในระหว่างการพัฒนา ค่า CEA ในคนปกติจะอยู่ระหว่าง 2.5 – 5 แต่ในบางกรณี เช่น ผู้ที่เป็นมะเร็ง โดยเฉพาะมะเร็งลำไส้ใหญ่ ค่า CEA อาจเพิ่มขึ้นอย่างมีนัยสำคัญ ไม่แนะนำให้ใช้การตรวจคัดกรองมะเร็งลำไส้ใหญ่ด้วยวิธีนี้ เพราะพบว่าประมาณ 40% ของผู้ป่วยมะเร็งลำไส้ใหญ่มีค่า CEA ไม่สูง การตรวจวิธีนี้อาจทำให้ผู้ป่วยมะเร็งลำไส้ใหญ่พลาดโอกาสในการตรวจพบและรับการรักษาตั้งแต่ระยะแรก ทำให้การรักษายากขึ้นและมีประสิทธิภาพลดลง
การตรวจค่า CEA ทำโดยการเจาะเลือดและตรวจวัดระดับ CEA ในพลาสมา การตรวจนี้มักใช้ในกรณีต่อไปนี้
- การติดตามผลหลังการรักษามะเร็ง: หลังจากการผ่าตัดหรือการรักษาอื่น ๆ เช่น การฉายแสงหรือเคมีบำบัด การตรวจค่า CEA จะช่วยให้แพทย์ทราบว่ามะเร็งยังคงมีอยู่หรือไม่ หรือมะเร็งกลับมาเป็นใหม่ (recurrence) หรือไม่
การประเมินประสิทธิภา - ของการรักษา: การลดลงของค่า CEA หลังการรักษาแสดงให้เห็นว่าการรักษามีประสิทธิภาพ อย่างไรก็ตาม หากค่า CEA ยังคงสูงอยู่ อาจบ่งชี้ว่ามะเร็งยังคงมีอยู่หรือไม่ได้ตอบสนองต่อการรักษา
- การตรวจสอบการแพร่กระจายของมะเร็ง: ค่า CEA ที่สูงขึ้นอย่างรวดเร็วอาจบ่งบอกถึงการแพร่กระจายของมะเร็งไปยังส่วนอื่น ๆ ของร่างกาย เช่น ตับหรือปอด
ความแม่นยำและข้อจำกัดของการตรวจค่า CEA
แม้ว่าการตรวจค่า CEA จะมีประโยชน์ในการติดตามและตรวจสอบมะเร็งลำไส้ใหญ่ แต่ก็มีข้อจำกัดบางประการ
- ค่า CEA ไม่ใช่การทดสอบที่เฉพาะเจาะจง:
- ค่า CEA ที่สูงอาจพบได้ในผู้ที่มีโรคอื่น ๆ ที่ไม่ใช่มะเร็ง เช่น โรคลำไส้อักเสบ (Inflammatory Bowel Disease), ตับอักเสบ, หรือการสูบบุหรี่ ดังนั้น การตรวจค่า CEA จึงไม่สามารถใช้เพียงอย่างเดียวในการวินิจฉัยมะเร็งลำไส้ใหญ่ได้
ค่า CEA ปกติไม่ได้แปลว่าไม่มีมะเร็ง: ผู้ป่วยมะเร็งลำไส้ใหญ่บางคนอาจมีค่า CEA อยู่ในระดับปกติ ดังนั้น ค่า CEA ที่ปกติไม่ได้หมายความว่าผู้ป่วยไม่มีมะเร็ง - การตรวจเพื่อการติดตามมากกว่าการคัดกรอง: การตรวจค่า CEA มักใช้ในการติดตามผลหลังการรักษามะเร็งหรือในกรณีที่สงสัยว่ามะเร็งกลับมาเป็นใหม่ มากกว่าจะใช้เป็นการตรวจคัดกรองมะเร็งในกลุ่มคนทั่วไป
เมื่อใดควรตรวจค่า CEA?
การตรวจค่า CEA มักถูกใช้เป็นส่วนหนึ่งของการติดตามผลหลังการรักษามะเร็งลำไส้ใหญ่ โดยเฉพาะในช่วง 3-5 ปีแรกหลังการรักษา ซึ่งเป็นช่วงที่มีความเสี่ยงสูงที่สุดที่มะเร็งจะกลับมา อย่างไรก็ตาม การตรวจนี้ควรทำตามคำแนะนำของแพทย์ผู้รักษาเท่านั้น ไม่ควรทำการตรวจด้วยตัวเองหรือตัดสินใจรักษาด้วยตัวเองจากผลการตรวจ CEA

4.ตรวจเลือดในอุจจาระ stool occult blood
การตรวจเลือดในอุจจาระ หรือ Stool Occult Blood Test (FOBT) เป็นวิธีการตรวจคัดกรองมะเร็งลำไส้ใหญ่ รวมถึงการตรวจหาสาเหตุของเลือดออกในทางเดินอาหารที่ไม่สามารถมองเห็นได้ด้วยตาเปล่า คำว่า “Occult” หมายถึง “ซ่อนเร้น” ซึ่งในการตรวจนี้ จะใช้วิธีการทางเคมีในการตรวจหาเลือดที่อาจปะปนอยู่ในอุจจาระ แต่ไม่สามารถเห็นได้ด้วยตาเปล่า
Stool Occult Blood Test คืออะไร?
Stool Occult Blood Test เป็นการตรวจหาปริมาณเลือดที่อาจแฝงอยู่ในอุจจาระ การพบเลือดในอุจจาระสามารถบ่งชี้ถึงการมีแผลหรือรอยโรคในทางเดินอาหารส่วนต่าง ๆ ซึ่งอาจเกิดจากหลายสาเหตุ รวมถึงแผลในกระเพาะอาหาร ติ่งเนื้อในลำไส้ใหญ่ หรือแม้กระทั่งมะเร็งลำไส้ใหญ่
ประเภทของ Stool Occult Blood Test
การตรวจ Stool Occult Blood Test มีหลายประเภท แต่ที่นิยมใช้กันมากที่สุดคือ
- Guaiac-Based Fecal Occult Blood Test (gFOBT) : ใช้สารเคมีที่เรียกว่า “Guaiac” ในการตรวจหาเลือด วิธีนี้ต้องการตัวอย่างอุจจาระจากผู้ป่วยสามวันต่อเนื่องเพื่อเพิ่มโอกาสในการตรวจพบเลือด
- Fecal Immunochemical Test (FIT) : ใช้แอนติบอดีในการตรวจหาโปรตีนในเลือดที่มีอยู่ในอุจจาระ วิธีนี้มีความไวและแม่นยำมากกว่า gFOBT และไม่จำเป็นต้องงดอาหารหรือยาก่อนการตรวจ
ขั้นตอนการตรวจ Stool Occult Blood Test
การตรวจ Stool Occult Blood Test ทำได้ง่ายและไม่เจ็บปวด โดยมีขั้นตอนดังนี้
- การเก็บตัวอย่างอุจจาระ
• ผู้ป่วยจะได้รับชุดเก็บตัวอย่างอุจจาระจากแพทย์ ซึ่งในชุดนี้จะมีอุปกรณ์สำหรับเก็บตัวอย่างที่สะอาดและปลอดเชื้อ
• ตัวอย่างอุจจาระจะถูกเก็บใส่ในภาชนะที่จัดเตรียมไว้ และส่งกลับไปที่ห้องปฏิบัติการเพื่อทำการตรวจวิเคราะห์ - การวิเคราะห์ในห้องปฏิบัติการ
• ในห้องปฏิบัติการ ตัวอย่างอุจจาระจะถูกทดสอบโดยใช้สารเคมีหรือแอนติบอดีเพื่อตรวจหาปริมาณเลือดที่อาจซ่อนเร้นอยู่
• ผลการตรวจจะถูกส่งกลับไปยังแพทย์ผู้ดูแลผู้ป่วยเพื่อทำการวิเคราะห์และประเมินผล

ความสำคัญของการตรวจ Stool Occult Blood Test
การตรวจ Stool Occult Blood Test เป็นเครื่องมือที่มีประโยชน์อย่างมากในการตรวจคัดกรองมะเร็งลำไส้ใหญ่และทวารหนัก โดยเฉพาะในกลุ่มคนที่มีความเสี่ยงสูง เช่น ผู้ที่มีอายุ 50 ปีขึ้นไปหรือมีประวัติครอบครัวเป็นมะเร็งลำไส้ใหญ่
- ตรวจพบในระยะแรก: มะเร็งลำไส้ใหญ่ในระยะแรกมักไม่มีอาการชัดเจน การตรวจ Stool Occult Blood Test สามารถช่วยในการตรวจพบมะเร็งได้ตั้งแต่ในระยะแรก ทำให้มีโอกาสในการรักษาและหายจากโรคได้มากขึ้น
- ตรวจพบความผิดปกติอื่น ๆ: นอกจากมะเร็งลำไส้ใหญ่แล้ว การตรวจพบเลือดในอุจจาระยังอาจบ่งบอกถึงปัญหาสุขภาพอื่น ๆ เช่น โรคลำไส้อักเสบ แผลในกระเพาะอาหาร หรือติ่งเนื้อในลำไส้
ข้อจำกัดของ Stool Occult Blood Test
แม้ว่าการตรวจ Stool Occult Blood Test จะมีความสำคัญ แต่ก็มีข้อจำกัดบางประการที่ควรพิจารณา
- ไม่สามารถระบุสาเหตุของเลือดออกได้: การตรวจพบเลือดในอุจจาระไม่สามารถระบุได้ว่าเลือดนั้นมาจากแหล่งใดในทางเดินอาหาร ดังนั้นหากพบเลือดในอุจจาระ แพทย์อาจแนะนำให้ทำการตรวจเพิ่มเติม เช่น การส่องกล้องลำไส้ใหญ่ (Colonoscopy) เพื่อตรวจหาสาเหตุที่แน่ชัด
- ผลลบปลอมและผลบวกปลอม: การตรวจนี้อาจมีผลลบปลอม (False Negative) หรือผลบวกปลอม (False Positive) ซึ่งหมายถึงการไม่พบเลือดในอุจจาระในกรณีที่มีมะเร็งอยู่ หรือการพบเลือดในอุจจาระโดยไม่มีมะเร็งจริง ๆ
สรุป
สำหรับ 4 วิธีที่กล่าวมาเป็นการตรวจคัดกรองมะเร็งลำไส้ใหญ่ที่ไม่ต้องใช้การส่องกล้อง (Colonoscopy) เหมาะกับผู้ที่กลัวการส่องกล้องทางเดินอาหาร หรือยังไม่พร้อมที่จะตรวจคัดกรองด้วยวิธีนี้ แต่ก็ต้องยอมรับว่าวิธีที่แม่นยำที่สุดในการตรวจหามะเร็งลำไส้ใหญ่ จากวิธีการตรวจทั้งหมด คือ การส่องกล้องทางเดินอาหาร (Colonoscopy) โดยสามารถตรวจพบและรักษาได้ในขั้นตอนเดียว การตรวจนี้มีความสำคัญอย่างยิ่งสำหรับผู้ที่มีความเสี่ยงสูง เช่น ผู้ที่มีประวัติครอบครัวเป็นมะเร็งลำไส้ใหญ่ หรือผู้ที่มีอายุตั้งแต่ 45-50 ปีขึ้นไป
แต่บุคคลที่มีประวัติคนในครอบครัวญาติสายตรงของตน (พ่อแม่พี่น้อง) ป่วยด้วยมะเร็งลำไส้ใหญ่ ให้ตามประวัติว่าญาติสายตรงของตนที่ป่วยด้วยโรคดังกล่าว เริ่มป่วยที่อายุเท่าไหร่ แล้วนำอายุนั้นลบไปอีก 10 ก็จะได้อายุที่ต้องเริ่มตรวจคัดกรองมะเร็งลำไส้ใหญ่ แต่อายุลบ 10 มากกว่า 40 ปี ให้เริ่มตรวจที่ตอนอายุ 40 ปี ยกตัวอย่างเช่น นาย ก. มีพ่อป่วยเป็นมะเร็งลำไส้ใหญ่ เมื่อตอนอายุ 40 ปี ดังนั้น อายุที่ นาย ก. ควรจะเริ่มรับการตรวจคัดกรองลำไส้ใหญ่ คือ 45-10 = 35 ปี หรือ นาย ข. มีแม่ป่วยเป็นมะเร็งลำไส้ใหญ่ เมื่ออายุ 70 ปี 70-10 = 60 ซึ่งมากกว่า 40 ดังนั้น อายุที่นาย ข. ควรจะเริ่มรับการตรวจคัดกรองมะเร็งลำไส้ใหญ่คือ 40 ปี
อย่างไรก็ตาม การเลือกวิธีการตรวจที่เหมาะสมควรปรึกษาแพทย์เพื่อประเมินความเสี่ยงและความต้องการเฉพาะของแต่ละบุคคล การตรวจคัดกรองอย่างสม่ำเสมอเป็นกุญแจสำคัญในการป้องกันและรักษามะเร็งลำไส้ใหญ่ตั้งแต่ระยะแรกเริ่ม
ให้ "การส่องกล้องทางเดินอาหาร" ของคุณเป็นเรื่องง่าย❗️
หมดกังวลเรื่องคิวนาน ! แผนก Digestive Care Centre โรงพยาบาลบีเอ็นเอช
บริการเต็มรูปแบบทุกวัน ไม่ว่าจะเช้า สาย บ่าย เย็น เราก็พร้อมให้บริการส่องกล้องทางเดินอาหารแบบครบวงจรทุกวัน
สะดวกและมั่นใจ ด้วยการเตรียมลำไส้ในช่วงเช้า และเข้ารับการส่องกล้องในช่วงบ่าย
ดูแลพิเศษ โดยพยาบาลผู้เชี่ยวชาญอย่างใกล้ชิดในทุกขั้นตอนของการเตรียมลำไส้
ไม่มีค่าใช้จ่ายเพิ่มเติม สำหรับการเตรียมลำไส้
การส่องกล้องทางเดินอาหารที่โรงพยาบาลบีเอ็นเอช
- มีทีมแพทย์และพยาบาลผู้เชี่ยวชาญมากประสบการณ์ทางระบบทางเดินอาหาร คอยดูแลอย่างใกล้ชิด
- มีเครื่องมือที่ทันสมัย ส่องกล้องด้วย AI + NBI เทคโนโลยีจากญี่ปุ่น
- มีห้องพักสำหรับการเตรียมตัวส่องกล้องแบบส่วนตัว หมดความกังวลแม้คุณมาเองเพียงลำพัง
- หากมีการส่องกล้องลำไส้ใหญ่ร่วมด้วย ที่โรงพยาบาลบีเอ็นเอชมีทีมพยาบาลเฉพาะทางดูแล และเตรียมยาระบายให้ท่าน ตามกระบวนการและเวลาที่เหมาะสม หมดกังวลเรื่องถ่ายยาก ถ่ายไม่หมด หรือปวดขับถ่ายระหว่างเดินทาง
- หากตรวจพบความผิดปกติสามารถดูแล รักษาได้ตั้งแต่ต้นจนจบ
- สะดวก สบาย ครบ จบใน 1 วัน ทั้งการเตรียมลำไส้และการส่องกล้อง

บทความโดย
พญ. ศรัณย์รัตน์ เตยวัฒนะชัย
ตารางออกตรวจแพทย์
| วัน | เวลา | แผนก |
|---|---|---|
| จันทร์ | 08:00 – 19:00 | ศูนย์ระบบทางเดินอาหาร |
| อังคาร | 08:00 – 17:00 | ศูนย์ระบบทางเดินอาหาร |
| พุธ | 10:00 – 18:00 | ศูนย์ระบบทางเดินอาหาร |
| ศุกร์ | 08:00 – 16:00 | ศูนย์ระบบทางเดินอาหาร |
| อาทิตย์ | 08:00 – 16:00 | ศูนย์ระบบทางเดินอาหาร |
แพ็กเกจส่องกล้องทางเดินอาหาร
อีกหนึ่งในมะเร็งร้ายใกล้ตัว ที่มักมาแบบไม่มีสัญญาณเตือน คือ มะเร็งลำไส้ใหญ่
“อย่านิ่งนอนใจ มะเร็งลำไส้หายได้ ถ้าตรวจพบในระยะเริ่มต้น”
ส่องกล้องทางเดินอาหารส่วนบน (Gastroscopy) ราคาเหมาจ่าย รวม
- ค่าแพทย์ส่องกล้องกระเพาะอาหาร
- ค่าห้องส่องกล้อง
- ค่าห้องเตรียมตัว
- ค่ายาระบาย
- ค่าระงับความรู้สึก (ยานอนหลับ)
- ค่าอุปกรณ์และเครื่องมือแพทย์
- ค่าบริการโรงพยาบาล
แพ็กเกจส่องกล้องตรวจคัดกรองมะเร็งลำไส้ใหญ่ (Colonoscopy) ราคาเหมาจ่าย รวม
- ค่าแพทย์ส่องกล้องลำไส้ใหญ่
- ค่าห้องส่องกล้อง
- ค่าห้องเตรียมลำไส้
- ค่ายาระบายสำหรับเตรียมลำไส้
- ค่าระงับความรู้สึก (ยานอนหลับ)
- ค่าอุปกรณ์และเครื่องมือแพทย์
- ค่าบริการโรงพยาบาล
- ค่าห้องพักฟื้น
ส่องกล้องทางเดินอาหารส่วนบนและส่องกล้องลำไส้ใหญ่ (Gastroscopy & Colonoscopy) ราคาเหมาจ่าย รวม
- ค่าแพทย์ส่องกล้องกระเพาะอาหาร
- ค่าแพทย์ส่องกล้องลำไส้ใหญ่
- ค่าห้องส่องกล้อง
- ค่าห้องเตรียมลำไส้
- ค่ายาระบายสำหรับเตรียมลำไส้
- ค่าระงับความรู้สึก (ยานอนหลับ)
- ค่าอุปกรณ์และเครื่องมือแพทย์
- ค่าบริการโรงพยาบาล
- ค่าห้องพักฟื้น
- กรุณาทำนัดล่วงหน้าก่อนเข้ารับบริการ
- ราคานี้รวมค่าแพทย์และค่าบริการโรงพยาบาลแล้ว
- แพ็กเกจนี้รวมค่ายาระงับความรู้สึกสำหรับการส่องกล้อง (Moderate sedation)
- แพ็กเกจนี้ยังไม่รวมการใช้ยาระงับความรู้สึกโดยวิสัญญีแพทย์ (ดมยาสลบ) หากจำเป็น
- แพ็กเกจนี้ยังไม่รวมค่าใช้จ่ายนอกเหนือการตรวจส่องกล้อง ได้แก่ ค่าตรวจชิ้นเนื้อเพิ่มเติม ค่าห้อง และค่าอาหารกรณีต้องการเข้าพักเป็นผู้ป่วยใน (แอดมิท)
- รับบริการที่ แผนก Digestive Care Centre ชั้น 3 Zone B โรงพยาบาลบีเอ็นเอช วันจันทร์-อาทิตย์ เวลา 8.00-17.00 น.
- สอบถามรายละเอียดเพิ่มเติม โทร. 02-022-0753, 02-022-0700 ต่อ 2753, 3330